Reacciones adversas a los alimentos.
![]()
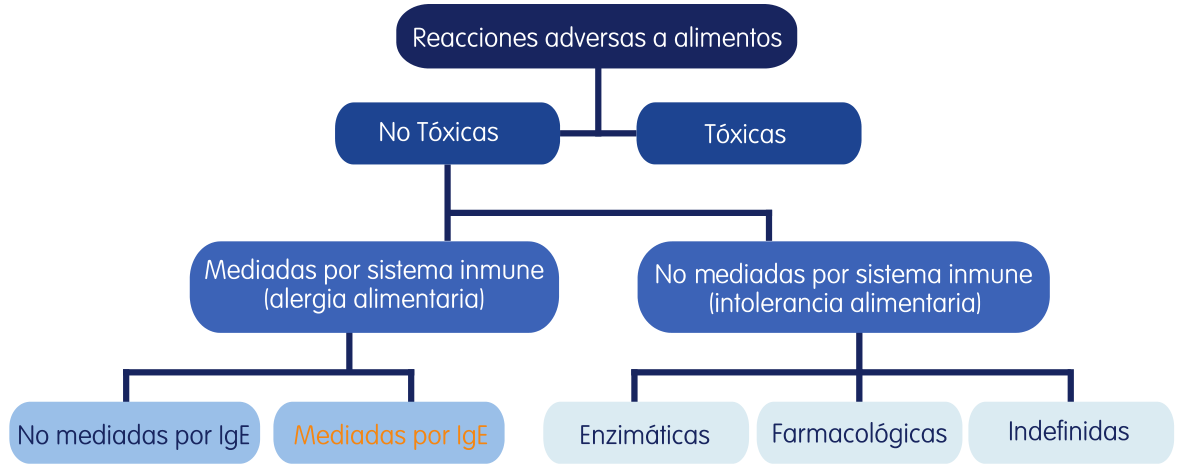
Miles de personas cada día sufren reacciones adversas a los alimentos. Lo primero es entender que estas reacciones adversas que podemos sufrir al ingerir o entrar en contacto con un alimento las podemos clasificar en dos grandes grupos:
- las que afectan a todas personas que consume un alimento: se trata de reacciones tóxicas que se producen cuando en el alimento hay una cantidad suficiente de sustancias dañinas para la salud, como pueden ser toxinas bacterianas, micotoxinas, metales pesados, plaguicidas, etc. Estaríamos hablando de alimentos no aptos para el consumo.
- las que afectan solamente a personas susceptibles: se trata de reacciones no tóxicas que son causadas por compuestos no tóxicos que forman parte de los alimentos de manera habitual, como por ejemplo el gluten de algunos cereales o las proteínas de la leche, pero que provocan reacciones de hipersensibilidad en personas sensibles. Entre ellas se incluyen las reacciones alérgicas y las reacciones de intolerancia. Para empezar a saber diferenciar unas de otras diremos que en las primeras intervienen mecanismos del sistema inmunitario, mientras que en las segundas no.
¿Qué es la alergia?
La alergia es una respuesta exagerada (reacción de hipersensibilidad) del sistema inmunitario que identifica como perjudiciales determinadas sustancias en principio inocuas, como pueden ser los pólenes de algunas plantas o los ácaros del polvo doméstico, etc. que habitualmente son toleradas por la mayoría de las personas. Esta respuesta inapropiada y equivocada, en lugar de ser beneficiosa, resulta perjudicial ya que produce una serie de alteraciones inflamatorias de la piel y mucosas, que originan los diferentes síntomas y signos de las enfermedades alérgicas.
En la población general el sistema inmunitario crea anticuerpos contra virus, bacterias, etc. Pero en las personas alérgicas además se crean estos anticuerpos contra sustancias que el organismo detecta como extrañas y que denominamos alérgenos.
Los alérgenos son todas aquellas sustancias capaces de provocar alergia. Presentan dos características: son sustancias inocuas para el resto de la población que no es alérgica y tienen la propiedad de generar un tipo especial de anticuerpos, la inmunoglobulina E (IgE). Prácticamente, cualquier sustancia puede ser un alérgeno: medicamentos, alimentos, sustancias que flotan en el aire y se respiran o sustancias que se tocan. Unas son muy frecuentes y otras menos, y su identificación puede resultar difícil. Ejemplos de las primeras son: los pólenes, los ácaros del polvo doméstico, determinados hongos, los epitelios de animales (perro, gato, hámster, etc.), muchos medicamentos (antibióticos, aspirina, etc.), así como numerosos alimentos (leche, huevo, frutas, etc.).
¿Cómo se producen las reacciones alérgicas?
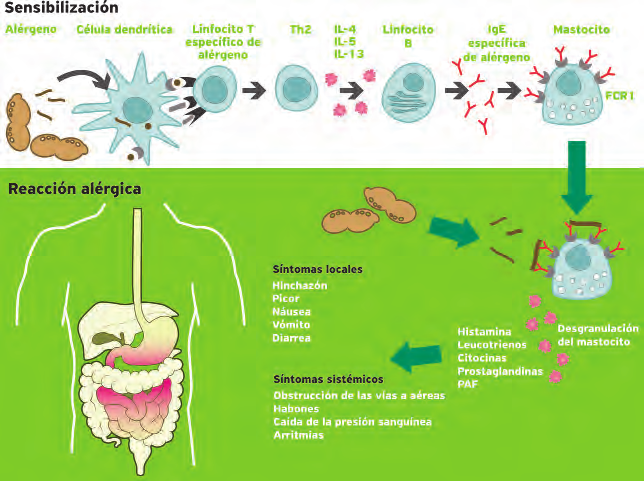
Las reacciones alérgicas técnicamente se denominan reacciones de hipersensibilidad inmediatas. Tras tener un primer contacto con el alérgeno (por ejemplo, algún componente del cacahuete), se produce una captación de éste por parte de unas células del sistema inmunitario llamadas células presentadoras de antígeno, que lo procesan en su interior y lo presentan a los linfocitos T, que a su vez interaccionan con los linfocitos B, los cuales producen IgE específica frente a ese alérgeno concreto.
Esta IgE se unirá a los mastocitos y los basófilos (células del sistema inmune presentes en el aparato digestivo y el torrente sanguíneo respectivamente) que contienen receptores para la IgE en su superficie. Hasta aquí, la persona no siente nada, ni experimenta ningún síntoma de alergia. Este proceso puede durar varios días, meses o años y se denomina sensibilización (el individuo se hace sensible a ese alérgeno el componente del cacahuete puesto de ejemplo). Éste es el punto de inflexión a partir del cual el individuo se ha hecho alérgico. Es algo muy importante, ya que aunque se nazca con predisposición genética para esta alergia, la enfermedad no se desarrollará si no se ha estado durante un cierto tiempo en contacto con el alérgeno responsable.
Esto determina algo fundamental que será la regla en todas las enfermedades de causa alérgica: la imposibilidad de presentar síntomas en una primera exposición o contacto; por ejemplo, un individuo que ingiere por primera vez una exótica fruta tropical no podrá presentar síntomas alérgicos tras su ingesta esta primera vez. A partir de entonces, la evolución puede ser diferente: bien seguirá tolerando esta fruta sin problemas siempre; o por el contrario, a partir de esa primera, segunda, tercera o varias tomas, se habrá sensibilizado y manifestará síntomas de alergia en futuras ingestas.
En una exposición posterior, los alérgenos que vuelven a ponerse en contacto con el sistema inmunitario son dirigidos directamente hacia los anticuerpos IgE específicos que ya habían sido secretados, y que se encuentran unidos a la superficie de los mastocitos y basófilos. Es entonces, al contactar el alérgeno y el anticuerpo (IgE específica), cuando se produce una pequeña explosión que hace que el mastocito o basófilo liberen el contenido de sus gránulos, llenos de histamina y otras sustancias con potente actividad inflamatoria. Esto ocurre a los pocos minutos de entrar en contacto con la sustancia al cual el individuo está sensibilizado, y empezará a notar los síntomas típicos de las alergias (problemas respiratorios, gastrointestinales, cutáneos y/o cardiovasculares y que pueden acabar produciendo un choque anafiláctico que ponga en riesgo la vida de la persona afectada) producidos por la acción de la histamina y demás sustancias liberadas. Esta fase se conoce como reacción alérgica aguda.
No mediadas por IgE. La hipersensibilidad retardada.
En contraposición a las reacciones alérgicas mediadas por la IgE que se desencadenan rápidamente tras exponerse a un alérgeno, existe otro tipo de reacción del sistema inmunitario denominada de hipersensibilidad retardada. Este tipo de reacciones difieren su desarrollo en más de 12 horas tras la exposición al antígeno. En ellas, están implicados mecanismos de inmunidad celular (linfocitos T), a diferencia de las reacciones de hipersensibilidad inmediata que se encuentran fundamentalmente mediadas por los anticuerpos IgE. La sensibilización se produce tras la penetración del antígeno, generalmente a través de un contacto con la piel, que es capturado por las células presentadoras de antígeno y presentado a los linfocitos T en los ganglios regionales. Los antígenos presentados activan estos linfocitos locales y se inicia la secreción de citocinas que serán liberadas localmente, causando un daño celular y las manifestaciones clínicas típicas de este tipo de reacción, como son los eccemas en la piel por alergia a los materiales de bisutería.
También, en este caso, se trata de una desviación de la respuesta inmunitaria ordinaria, de carácter defensivo contra bacterias y hongos. Sin embargo, al unirse sustancias inocuas, por ejemplo el níquel, a las proteínas de la piel, se originan unos complejos extraños al organismo, contra los cuales se desencadena una reacción alérgica, con la consecuencia de un daño local, el eccema alérgico.
No mediadas por el sistema inmune o intolerancias.
Como hemos dicho las intolerancias son reacciones adversas en las que no participa el sistema inmune, y se deben a defectos enzimáticos o cierta susceptibilidad de algún componente. Las podemos clasificar en tres grupos:
- Enzimáticas: Son intolerancias a azúcares causados por un déficit enzimático. Como ejemplos tendríamos algunos bastante frecuentes, como la intolerancia a la lactosa, que es un azúcar de la leche y se produce por un déficit de la enzima beta-galactosidasa, el favismo, que se debe al defecto de una enzima llamada glucosa-6-fosfato-deshidrogenasa y que impide a la persona afectada digerir algunos alimentos como las habas (de ahí su nombre), la fenilcetonuria ,incapacidad de metabolizar el aminoácido tirosina a partir de fenilalanina y la intolerancia a la fructosa, que es el azúcar de la fruta y de la miel por la falta de la enzima aldolasa B.
- Farmacológicas: está causada por ciertos compuestos que están presentes en alimentos y que manifiestan actividad farmacológica, como por ejemplo la cafeína, que pueden ocasionar alteraciones del ritmo cardiaco, temblores o migraña a determinados individuos, incluso cuando se ingieren en dosis moderadas. Otras sustancias con actividad farmacológica presentes en algunos alimentos que pueden provocar reacciones exageradas en personas sensibles son la capsaicina (responsable del picante de las guindillas, entre otros) el etanol o las las aminas vasoactivas, como dopamina, histamina, serotonina, etc. La histamina, además de ser sintetizada por nuestro propio organismo, también está presente en algunos alimentos en elevadas concentraciones, como quesos, algunas bebidas alcohólicas y otros alimentos fermentados. Lo normal es que cuando se consumen estos y otros alimentos con histamina, ésta sea inactivada rápidamente en nuestro tracto gastrointestinal por una enzima llamada diaminoxidasa (DAO). Sin embargo hay personas que tienen déficit de esta enzima y que, al no poder inactivar la histamina, sufren síntomas parecidos a los de una alergia, como urticaria, dolor abdominal, vómitos, diarrea, dolor de cabeza, taquicardia, vasodilatación, hipotensión, etc.
- Intolerancia indeterminada : En este grupo se incluyen las intolerancias a alimentos derivadas de mecanismos no identificados, como la reacción adversa a algunos aditivos alimentarios. Los aditivos utilizados en la producción alimentaria son seguros a las dosis a las que se emplean, pero en personas con predisposición pueden mostrar reacciones adversas que se manifiestan con diversos síntomas como asma, rinitis, urticaria y migrañas. Los aditivos que están relacionados con este tipo de reacciones adversas en personas sensibles son: sulfitos, nitratos, nitritos, glutamato monosódico y algunos colorantes como la tartrazina.
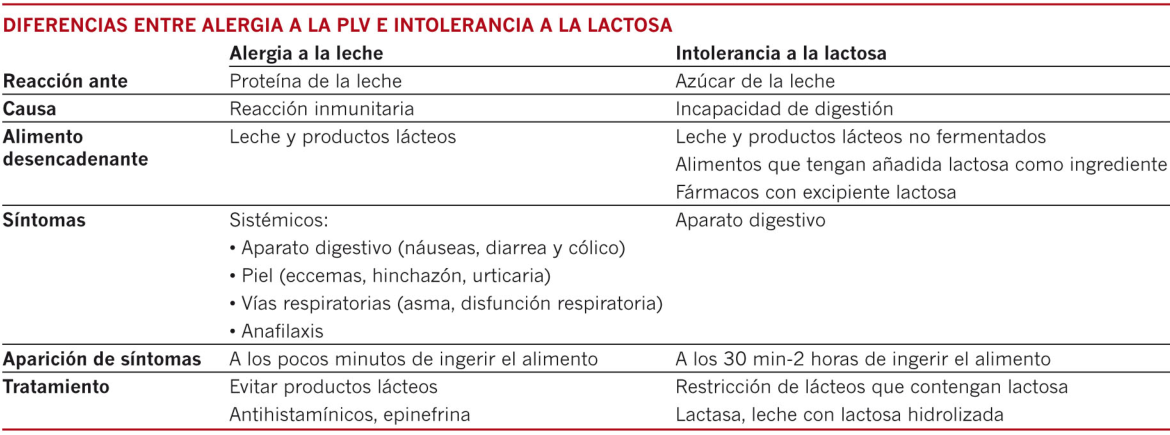
Un mismo alimento puede provocar reacciones adversas diferentes.
Un ejemplo es la leche, que en su composición contiene lactosa, implicada en reacciones de intolerancia en algunas personas, y diferentes proteínas que pueden causar reacciones alérgicas, tanto mediadas por IgE como no mediadas por IgE, dependiendo de la proteína y de la persona. También hay que tener en cuenta que algunas de estas proteínas difieren entre especies, lo que explica que algunas personas sean alérgicas a la leche de vaca pero no a la de cabra, por ejemplo.
El trigo también puede estar implicado en los tres tipos de reacciones adversas, que se manifiestan en forma alergia al gluten, de enfermedad celíaca y de sensibilidad al gluten no celíaca.
- Recordemos que en las alergias interviene el sistema inmunitario y los anticuerpos IgE, que reaccionan frente al gluten, que actúa como alérgeno. Dichos anticuerpos provocan la segregación de sustancias químicas, como la histamina, que produce varios síntomas, como picor, moqueo, tos o trastornos respiratorios.
- La enfermedad celíaca es una intolerancia permanente al gluten del trigo, cebada, centeno y probablemente avena que se presenta en individuos genéticamente predispuestos, caracterizada por una reacción inflamatoria, de base inmune, en la mucosa del intestino delgado que dificulta la absorción de macro y micronutrientes. Los síntomas más frecuentes son: pérdida de peso, pérdida de apetito, fatiga, náuseas, vómitos, diarrea, distensión abdominal, pérdida de masa muscular, retraso del crecimiento, alteraciones del carácter (irritabilidad, apatía, introversión, tristeza), dolores abdominales, meteorismo, anemia por déficit de hierro resistentes a tratamiento.
- La sensibilidad al gluten no celíaca se diagnostica en pacientes en los que hay evidencias de que la patología que padecen está causada por el gluten, a pesar de haber descartado previamente la enfermedad celíaca y la alergia al trigo. Desde el punto de vista clínico, es indistinguible de la enfermedad celíaca, aunque en la sensibilidad al gluten no celíaca predominan las manifestaciones extradigestivas, como alteraciones del comportamiento, dolores óseos y articulares, calambres, adormecimiento de las extremidades, pérdida de peso o fatiga crónica.
La histamina en reacciones tóxicas (no alergénicas).
La histamina también está implicada en algunas reacciones tóxicas provocadas por alimentos, es decir, reacciones que pueden afectar a cualquier persona y que no se deben confundir con una alergia ni con una intolerancia alimentaria.
Un ejemplo de ello es la escombroidosis, causada por la ingestión de ciertos pescados en mal estado pertenecientes a la familia Scombridae (escómbridos), como el atún, el bonito y la caballa. En estos tipos de pescados, si se realiza mal su conservación (temperaturas por encima de 7ºC) o se descongelan de forma incorrecta (descongelación a temperatura ambiente), el crecimiento de los microorganismos presentes propician la descarboxilación del aminoácido histidina convirtiéndolo en histamina, sustancia responsable de los síntomas típicos de las alergias (náuseas, erupciones en la piel, enrojecimiento de cara y cuello, etc.) en las personas que consuman estos pescados en mal estado.
Este tipo de reacciones adversas. También se pueden dar en otros alimentos como los quesos.

¿Es frecuente la alergia a los alimentos?
La población general percibe la alergia a los alimentos como un problema de salud importante, aunque sólo alrededor de un tercio de las reacciones referidas por los pacientes se pueden confirmar con un estudio alergológico completo. De los estudios epidemiológicos en los que se demuestra una respuesta IgE específica al alimento y se confirma la reactividad a éste mediante pruebas de provocación oral, se puede estimar que la alergia a los alimentos afecta del 1 al 3% de la población general, y que es más común en los niños menores de 3 años, en los que puede llegar hasta el 8%.
Parece que en las últimas décadas ha aumentado la frecuencia y gravedad de la alergia a los alimentos, aunque en España no disponemos aún de datos de prevalencia en la población general, pero sí parece que la alergia a los alimentos está creciendo, ya que se ha duplicado el número de diagnósticos en poco más de una década, según los resultados de los estudios epidemiológicos Alergológica realizados en 1992 y 2005 por la Sociedad Española de Alergología e Inmunología Clínica (SEAIC).
¿Qué alimentos son los principales causantes de reacciones alérgicas?
Hemos comentado que prácticamente cualquier alimento, ingrediente o aditivo puede desencadenar una reacción adversa a una persona sensible. Según la SEAIC los alimentos implicados en estas reacciones por las cuales as personas acuden a las consultas de los alergólogos son, en orden decreciente: melocotón, leche, huevo, melón, gamba, pescado, kiwi, plátano, nuez, sandía, cacahuete, manzana, tomate, piña y avellana. Y en niños menores de dos años los principales causantes de reacciones adversas son el huevo y la leche.
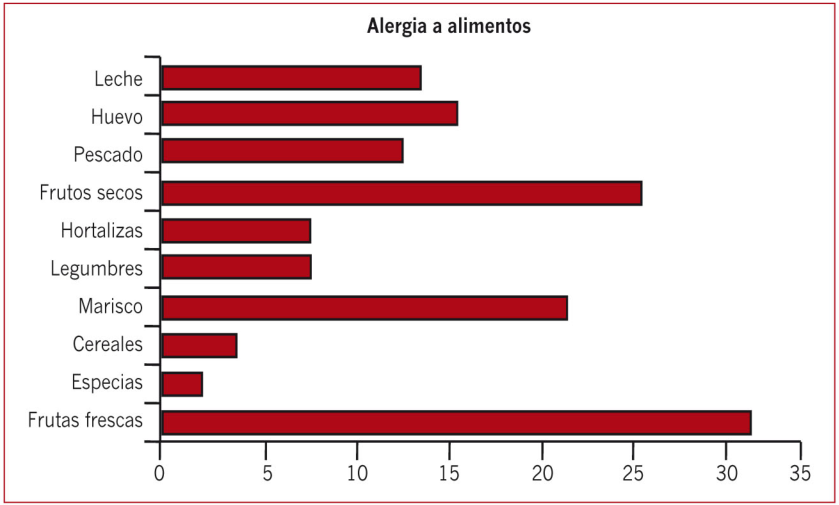
Datos de Alergológica 2005 (SEAIC).
D. Jordi Ronda i Mayor
Licenciado en Biología.
Licenciado en Ciencia y Tecnología de los Alimentos.
